1) Afdeling Interne Geneeskunde, Athena Villa dei Pini Kliniek, Piedimonte Matese (CE);
2) Afdeling Interne Geneeskunde, A.G.P. Piedimonte Matese (CE);
3) Eenheid voor fysiopathologie, ziekten en respiratoire revalidatie, AORN Monaldi, Napels
Algemeenheid
Bronchiale astma is een van de meest voorkomende aandoeningen en wordt gekenmerkt door een bronchiale obstructie omkeerbaar.
Symptomen zijn onder meer:
- hoest
- piepende ademhaling
- kortademigheid
- beklemming op de borst.
Deze symptomen variëren dagelijks, maar komen 's nachts en' s morgens vroeg voor.
Overzicht van pathofysiologie
In aanwezigheid van astma treedt een "hyperreactiviteit van de gladde spieren" op op bronchiaal niveau, gereguleerd door de werking van het parasympathische zenuwstelsel via de nervus vagus.
Tijdens bronchiale ontsteking geven mestcellen, eosinofielen en T-lymfocyten chemische mediatoren af die direct inwerken op: spieren, klieren en haarvaten.

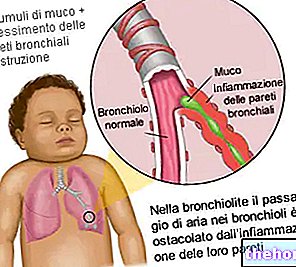
Tijdens een astmatische crisis bereikt de ingeademde lucht de longblaasjes, maar de aanwezigheid van bronchiale obstructie verhindert dat deze met uitademing ontsnapt. Zo kan lucht de longblaasjes wel binnenkomen, maar niet verlaten.
Risicofactoren
Risicofactoren voor astma kunnen worden ingedeeld in:
- genetische factoren
- omgevingsfactoren
Deze laatste omvatten al die factoren die de ontwikkeling van astma bij gepredisponeerde personen beïnvloeden en die exacerbaties en/of aanhoudende symptomen veroorzaken bij degenen die door de ziekte zelf worden getroffen.
Genetische factoren die de ontwikkeling van astma beïnvloeden
Atopie is een genetisch bepaalde aanleg om een teveel aan IgE te produceren als reactie op blootstelling aan allergenen, en wordt bewezen door het aantonen van verhoogde serumspiegels van specifiek IgE en/of met een positieve reactie op huidallergietests (priktest) uitgevoerd met een batterij van gestandaardiseerde inhalatieallergenen.
Het aandeel van astma dat toe te schrijven is aan atopie is ongeveer de helft van de gevallen.

De manifestatie van atopie heeft een natuurlijke geschiedenis.
Atopische dermatitis gaat meestal vooraf aan de ontwikkeling van allergische rhinitis en astma. Allergische rhinitis vormt daarom een belangrijke risicofactor voor het ontstaan van astma. Het is niet verrassend dat de twee pathologieën vaak naast elkaar bestaan bij dezelfde patiënt en in veel gevallen gaat allergische rinitis vooraf aan de ontwikkeling van astma. Een ander element om te overwegen is de mogelijke aanwezigheid van piepende ademhaling (sissen die kenmerkend is voor de ademhaling van de pasgeborene) terugkerend in de eerste levensjaren. Sommige van deze kinderen zullen astma ontwikkelen.
Omgevingsfactoren die de ontwikkeling van bronchiale astma beïnvloeden
Allergenen worden beschouwd als een "belangrijke oorzaak van bronchiale astma.De toename van de incidentie van astma betreft voornamelijk vormen met een meerjarige trend, waarbij in een aanzienlijk deel een sensibilisatie voor binnenallergenen, zoals mijten, bijproducten van huisdieren (katten en honden) en schimmels kan worden gesignaleerd.
Een meta-analyse van omgevingsfactoren die verantwoordelijk worden geacht voor de incidentie en ernst van astma, concludeerde dat blootstelling aan allergenen binnenshuis de omgevingsfactor is met het sterkste effect op de ontwikkeling van astma.
De belangrijkste allergene bronnen van de externe omgevingen zijn stuifmeel, afkomstig van kruid- en boomplanten en mycofyten. Andere middelen die verantwoordelijk zijn voor astma zijn professionele sensibilisatoren. Deze zijn verantwoordelijk voor 9 - 15% van de astmagevallen bij volwassenen. De meest voorkomende stoffen zijn isocyanaten, meel, graan- en houtstof en latex.
Het roken van tabak speelt een belangrijke rol bij de ontwikkeling van astma en heeft een negatief effect op de ziektebestrijding. Blootstelling aan passief roken, zowel prenataal vanwege de rookgewoonte van de moeder tijdens de zwangerschap als tijdens de kindertijd, vormt een belangrijke risicofactor voor de ontwikkeling van astma in de kindertijd en op volwassen leeftijd.Blootstelling op volwassen leeftijd verslechtert de controle over astma bij mensen met astma.
Blootstelling aan milieuverontreinigende stoffen wordt vaak geassocieerd met verergering van reeds bestaande astma. De meest voorkomende verontreinigende stoffen buitenshuis zijn: stikstofoxiden, ozon, fijnstof PM10, koolmonoxide en zwaveldioxide. Ze nemen vooral toe tijdens de wintermaanden in steden, als gevolg van frequenter autoverkeer, verwarming van woningen en de klimatologische omstandigheden die gunstig zijn voor hun concentratie. Moderne gebouwen, die worden gekenmerkt door een verminderde luchtuitwisseling, kunnen bijdragen aan een grotere blootstelling aan chemische verontreinigende stoffen (irriterende dampen en dampen) die aanwezig zijn in binnenomgevingen als gevolg van de verbranding van gas en wasmiddelen.
Virale luchtweginfecties zijn ook in verband gebracht met de ontwikkeling van astma. Als ze in de vroege kinderjaren worden opgelopen, zoals infecties met het respiratoir syncytieel virus (RSV), veroorzaken ze vaak: piepende ademhaling en bronchiolitis, die in de loop der jaren een factor worden in de ontwikkeling van niet-allergisch astma. Virale infecties op volwassen leeftijd kunnen ook een niet-herkende bronchiale reactiviteit aan het licht brengen en het begin van astma vertegenwoordigen.
Er zijn ook enkele pathologische aandoeningen die het ontstaan van astma kunnen vergemakkelijken of de verergering ervan kunnen bevorderen.
Neuspoliepen, rhinitis, rhino-sinusitis, gastro-oesofageale reflux kunnen bijdragen aan de manifestatie van astma. De beheersing van deze ziekten bevordert daarom ook de beheersing van astma, waardoor de frequentie van exacerbaties wordt verminderd.
Doel van de behandeling
Het doel van astmabehandeling is om de klinische manifestaties van de ziekte gedurende langere perioden onder controle te krijgen en te houden. Dat wil zeggen, voldoen aan de volgende punten:
- Geen (of minimale) chronische symptoom(en).
- Geen (of hoogstens zeldzame) exacerbaties.
- Geen spoedeisende bezoeken of ziekenhuisopname voor astma.
- Geen (of minimale) behoefte aan aanvullend gebruik van ß2-agonisten voor symptoomverlichting.
- Geen beperkingen tijdens het sporten.
- Dagelijkse verandering in PEF <20%.
- Normale of best mogelijke longfunctie.
- Geen (of minimale) bijwerking(en) van medicijnen.
Om dit te bereiken bevelen de richtlijnen aan om een zorgplan te ontwikkelen dat is onderverdeeld in vier onderling samenhangende componenten:
- De patiënt sensibiliseren om een nauwe samenwerkingsrelatie met de arts te ontwikkelen.
- Identificeer en verminder blootstelling aan risicofactoren.
- Beoordelen, behandelen en monitoren van astma.
- Beheer een astma-opflakkering.
Andere artikelen over "Bronchiaal Astma"
- Dieet en astma
- Astma
- Astma - Geneesmiddelen voor de behandeling van astma
- Bronchiaal astma - behandeling, medicijnen en preventie
- Astmatische crises (astma-aanvallen)
- Medicijnen tegen astma
- Bronchiale astma - Kruidengeneeskunde


.jpg)















-cos-cause-sintomi-e-cura.jpg)