Definitie
De voorwaarde "chemotherapie"wordt over het algemeen gebruikt om de medicamenteuze behandeling van neoplasmata aan te duiden. In werkelijkheid is de betekenis van dit woord veel breder.
Aan het begin van de twintigste eeuw definieerde de Duitse microbioloog Paul Ehrlich chemotherapie als het gebruik van een chemische stof (van synthetische oorsprong) voor de behandeling van elke pathologische manifestatie als gevolg van infectieuze agentia.

Om precies te zijn, moet daarom onderscheid worden gemaakt tussen:
- Antibacteriële chemotherapie, waarvan het doelwit bestaat uit pathogene micro-organismen waartegen bepaalde geneesmiddelen worden gebruikt:
- chemotherapie als ze van synthetische oorsprong zijn);
- antibiotica indien ze van natuurlijke oorsprong zijn.
- antineoplastische chemotherapie. De voorwaarde "antineoplastisch" het betekent "tegen nieuwe groei"Het doelwit van deze behandeling zijn kankercellen, waarmee ze worden behandeld" medicijnen tegen kanker (antineoplastische of chemotherapie medicijnen).
Momenteel, met het generieke woord chemotherapie het verwijst specifiek naar de behandeling van neoplastische pathologieën. In plaats daarvan wordt de term gebruikt om de behandeling van elke pathologie aan te duiden met het gebruik van een chemische stof farmacotherapie.
antineoplastische chemotherapie
De hoge incidentie van tumoren op het menselijk lichaam - zowel wat betreft het aantal gevonden gevallen als het hoge sterftecijfer dat ze kenmerkt - heeft een aanzienlijke ontwikkeling van antineoplastische chemotherapie mogelijk gemaakt en essentieel gemaakt.
Het doel van chemotherapie is het vertragen en hopelijk stoppen van de ongecontroleerde celgroei en verspreiding die kenmerkend is voor kwaadaardige tumoren.
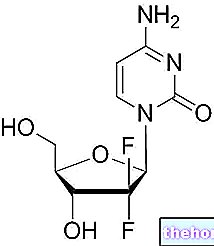
De gebruikte medicijnen zijn gedefinieerd cytotoxische medicijnen, omdat ze een toxische activiteit hebben jegens cellen.De toxiciteit van deze geneesmiddelen vindt meestal plaats door te interfereren met de synthese en functie van DNA, RNA en eiwitten die essentieel zijn voor het cellulaire leven.
Een ideaal antineoplastisch medicijn zou moeten zijn "weefsel- en celspecifiek"; dat wil zeggen, het zou alleen selectief moeten kunnen werken op het weefsel dat door de ziekte is aangetast en alleen op de tumorcellen, waarbij de gezonde ongewijzigd blijft om geen bijwerkingen te krijgen. Helaas bestaat de ideale chemotherapie nog niet en de bijwerkingen treden vaak op, vooral bij die weefsels die worden gekenmerkt door een grote celvernieuwing.
Combinatie antineoplastische chemotherapie
Combinatie antineoplastische chemotherapie bestaat uit het gebruik van twee of meer geneesmiddelen tegen kanker (drugscocktail), met als doel te profiteren van de verschillende manieren waarop deze op de tumor inwerken.
De gecombineerde chemotherapiebenadering is gebaseerd op de veronderstelling dat verschillende geneesmiddelen, met verschillende werkingsmechanismen, synergetische effecten kunnen hebben (dwz samenwerken om een effect te verkrijgen dat niet kan worden verkregen als ze afzonderlijk worden gebruikt) en/of het begin van resistentie tegen enkelvoudige medicijn.
Soms kunnen geneesmiddelen vanwege gecombineerde toediening in lagere doseringen worden toegediend dan nodig zou zijn als ze afzonderlijk zouden worden toegediend. De toediening van een lagere dosering van geneesmiddelen kan leiden tot een vermindering van toxiciteit en bijwerkingen.
Deze therapeutische benadering kan echter ook nadelen hebben, zoals het mogelijk optreden van meerdere bijwerkingen en de mogelijkheid van negatieve interacties tussen de componenten van de cocktail nadat ze zijn toegediend.
Weerstand tegen chemotherapie
Het fenomeen van resistentie tegen chemotherapie wordt het mechanisme van Weerstand tegen meerdere geneesmiddelen (Multi-drugresistentie). Dit fenomeen is te wijten aan het aanpassingsvermogen van sommige tumoren, die resistentie tegen geneesmiddelen kunnen ontwikkelen, wat leidt tot de ineffectiviteit van de therapie.
Dit proces treedt meestal op bij patiënten met solide tumoren en/of die meerdere chemotherapiekuren ondergaan.
Het lijkt erop dat het fenomeen van resistentie tegen meerdere geneesmiddelen te wijten is aan de aanwezigheid van een bepaald eiwit op het celmembraan: de P-glycoproteïne 1 of Proteïne met meerdere geneesmiddelen. De taak van dit eiwit is om het medicijn uit de tumorcel te transporteren en zo te voorkomen dat het zijn cytotoxische werking uitvoert.
Administratie
De methode waarmee chemotherapie wordt toegediend, hangt af van het type kanker, de locatie, het stadium en de toestand van de patiënt. De belangrijkste toedieningsroutes worden hieronder vermeld.
Intraveneuze route
Deze wijze van toediening geeft toegang tot de bloedbaan (veneuze toegang), die open moet worden gehouden gedurende de tijd die nodig is om de behandeling te voltooien.
Chemotherapie kan worden gegeven via:
- Spuit, wanneer het geneesmiddel in korte tijd (maximaal enkele minuten) wordt toegediend;
- Druppelenwanneer het geneesmiddel moet worden toegediend met een interval van dertig minuten tot enkele uren;
- Infuuspomp, wanneer het geneesmiddel langzaam (druppel voor druppel) moet worden toegediend, zelfs dagenlang;
- Continue infusie weken tot maanden, in welk geval de patiënt de infuuspomp altijd bij zich heeft.
Intraveneuze chemotherapie omvat herhaalde injectie van irriterende stoffen die flebitis kunnen veroorzaken. Om te proberen dit probleem op te lossen, zijn alternatieve methoden voor intraveneuze toediening bedacht; bij deze methoden wordt de veneuze toegang opengehouden en is het niet nodig om elke keer naar een ader te zoeken om het medicijn toe te dienen.
Onder deze alternatieve methoden vinden we:
- naald canule of perifere veneuze katheter: het bestaat uit een dunne buis die via een naald in een ader van de hand of arm wordt gestoken. Met dit systeem kunnen zowel medicijnen als bloedmonsters worden toegediend. Het kan een paar dagen worden vastgehouden.
- Centraal veneuze katheters, zijn buizen van materiaal dat compatibel is met het lichaam (meestal siliconen of polyurethaan) die de grote aderen bereiken die zich nabij het hart bevinden. Deze katheters kunnen worden
- extern, worden onder plaatselijke verdoving in een steriele omgeving ingebracht;
- interieur, worden ingebracht met een kleine ingreep.
mondelinge manier
Orale chemotherapie kan alleen of in combinatie met intraveneuze therapieën worden gebruikt.In het geval van capsules of tabletten kunnen deze rechtstreeks aan de patiënt worden verstrekt, die deze thuis kan innemen.
In dit geval is het belangrijk dat alle instructies van de arts over hoe u het moet innemen nauwkeurig worden opgevolgd en dat de bijsluiter aandachtig wordt gelezen.
arteriële route
Het bestaat uit het inbrengen van een canule in de hoofdslagader die het gebied waar de tumor aanwezig is irrigeert.Het wordt meestal gebruikt voor levercarcinomen (in dit geval wordt chemotherapie toegediend via de leverslagader).
Het is een techniek die een hoog kwalificatieniveau vereist en die alleen in gespecialiseerde centra wordt beoefend.
intracavitaire route
De toediening vindt plaats in een natuurlijke holte van het organisme:
- Intravesicale manier, de chemotherapie wordt via een katheter rechtstreeks in de blaas toegediend;
- Intraperitoneale route, de toediening vindt plaats tussen de twee lagen die het buikvlies vormen (het membraan dat de wand en de buikorganen bedekt);
- via intrapleuraal, vindt de toediening plaats tussen de twee lagen waaruit het borstvlies bestaat (het membraan dat de borstkas en de longen bekleedt).
Intrathecale route
Alleen gebruikt bij sommige soorten hersentumoren en leukemie. De chemotherapie wordt via de wervelkolom in het hersenvocht toegediend.
Intramusculaire route
Het is een beetje gebruikte manier. Het wordt beoefend ter hoogte van de dij of de billen en veroorzaakt een langzamere afgifte van de chemotherapie dan de intraveneuze route.
onderhuidse route
Deze route wordt voornamelijk gebruikt voor hematologische geneesmiddelen. Toediening vindt plaats in de dij, buik of arm.
Bijwerkingen
De bijwerkingen van chemotherapie kunnen talrijk zijn, omdat ze afhankelijk zijn van het type medicijn dat wordt gebruikt en van persoon tot persoon kunnen verschillen.
Veel chemotherapeutica hebben vooral negatieve effecten op die weefsels die worden gekenmerkt door een hoge celvernieuwing, zoals bijvoorbeeld in de haarzakjes, in de slijmvliezen of in het bloed.
Het is daarom niet eenvoudig om elke bijwerking die door chemotherapie kan worden veroorzaakt op te sommen; hieronder staan wat als de belangrijkste bijwerkingen worden beschouwd.
Beenmergsuppressie en immunosuppressie
Beenmergsuppressie (of myelosuppressie) kan zowel door bepaalde soorten bottumoren als door sommige soorten chemotherapie worden veroorzaakt. Sommige geneesmiddelen voor chemotherapie kunnen in feite een soort blokkade in het beenmerg veroorzaken, waardoor het vermogen om bloedcellen adequaat te regenereren en te vernieuwen, verloren gaat.
Myelosuppressie kan leiden tot:
- Bloedarmoeded.w.z. een verlaging van de hoeveelheid hemoglobine in het bloed. Hemoglobine is een eiwit dat in de rode bloedcellen wordt aangetroffen en dat het mogelijk maakt zuurstof in het bloed van de longen naar de rest van het lichaam te transporteren Typische symptomen van bloedarmoede zijn met name vermoeidheid of kortademigheid.
- trombocytopenie, dat is een daling van het aantal bloedplaatjes, de bloedcellen die verantwoordelijk zijn voor de stolling. De afname van het aantal bloedplaatjes bevordert het ontstaan van bloeden of bloeden.
- leukopenie, dat wil zeggen een afname van het aantal witte bloedcellen, de cellen die verantwoordelijk zijn voor de immuunafweer van het lichaam Een afname van de hoeveelheid witte bloedcellen maakt de patiënt vatbaarder voor contracties infecties.
Idealiter kunnen alle geneesmiddelen die bij chemotherapie worden gebruikt, onderdrukking van het immuunsysteem veroorzaken. Om deze reden worden patiënten aangemoedigd om hun handen vaak te wassen, contact met zieke mensen te vermijden en alle mogelijke voorzorgsmaatregelen te nemen om het risico op infecties te verminderen.
Veel van de infecties die worden opgelopen door patiënten die chemotherapie ondergaan, zijn echter te wijten aan de normale bacteriële flora die aanwezig is in het maagdarmkanaal, in de mond en op de huid. Deze infecties kunnen systemisch of gelokaliseerd zijn, zoals een infectie veroorzaakt door: Herpes simplex.
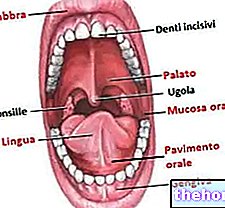
Aandoeningen van het maagdarmkanaal
De slijmvliezen waaruit het spijsverteringsstelsel bestaat, zijn onderhevig aan een snelle celvernieuwing en daarom behoren ze tot de slijmvliezen die het meest worden getroffen door chemotherapie.Het is niet ongebruikelijk dat het volgende gebeurt:
- Misselijkheid en braken: in werkelijkheid veroorzaken niet alle geneesmiddelen voor chemotherapie deze symptomen; bovendien kan van de medicijnen die ze veroorzaken niet worden voorspeld of ze dit zullen doen, hoe vaak en met welke intensiteit, aangezien er een grote variabiliteit is van individu tot individu. Deze symptomen kunnen optreden van enkele minuten tot enkele uren na toediening van chemotherapie, ze kunnen uren en soms enkele dagen aanhouden. Meestal houden artsen deze aandoeningen onder controle door geschikte medicijnen tegen braken toe te dienen (anti-emetica);
- Ontstekingen en zweren in de mond. Deze symptomen kunnen enkele dagen na chemotherapie verschijnen en verdwijnen gewoonlijk 3-4 weken na het einde van de behandeling;
- Verandering van smaak. Dit symptoom verdwijnt over het algemeen enkele weken na het einde van de behandeling;
- Verlies van eetlust, diarree of constipatie. Hoewel er mogelijk verlies van eetlust is, is het toch essentieel om de nodige hoeveelheid vocht te introduceren, vooral als chemotherapie diarree heeft veroorzaakt.
In het geval dat de behandelingen constipatie veroorzaken, is een mogelijke oplossing het volgen van een vezelrijk dieet.
Vermoeidheid
Het gevoel van vermoeidheid dat men voelt tijdens chemotherapie is zeer intens en langdurig en wordt vermoeidheid. Het gevoel van vermoeidheid is aanzienlijk en kan te wijten zijn aan een aantal factoren, waaronder de werking van medicijnen, gebrek aan slaap of een ontoereikend dieet.
Haaruitval
Niet alle medicijnen die bij chemotherapie worden gebruikt, veroorzaken deze aandoening en in ieder geval niet allemaal met dezelfde intensiteit. Vaak krijgt het haar 4-6 maanden na het einde van de therapie zijn normale uiterlijk terug, zelfs als het kan gebeuren dat het groeit met een andere kleur of dat het meer krullen vertoont dan voor aanvang van de chemotherapie.
Perifere neuropathie
Perifere neuropathie is een pathologie van het perifere zenuwstelsel. Het kan een of meer zenuwen betreffen en kan zich manifesteren met veranderingen in gevoeligheid en tintelingen die vooral de handen en voeten betreffen. Het verdwijnt meestal een paar maanden nadat de chemotherapie is beëindigd.
Schade aan andere organen
Veel geneesmiddelen die bij chemotherapie worden gebruikt, kunnen schade toebrengen aan organen zoals het hart, de longen, de lever en de nieren. Het is de verantwoordelijkheid van artsen om de chemotherapie te identificeren die het beste bij elke individuele patiënt past, om bijwerkingen zoveel mogelijk te beperken.
Chemotherapie medicijnen: wat ze zijn en hoe ze werken "