Algemeenheid
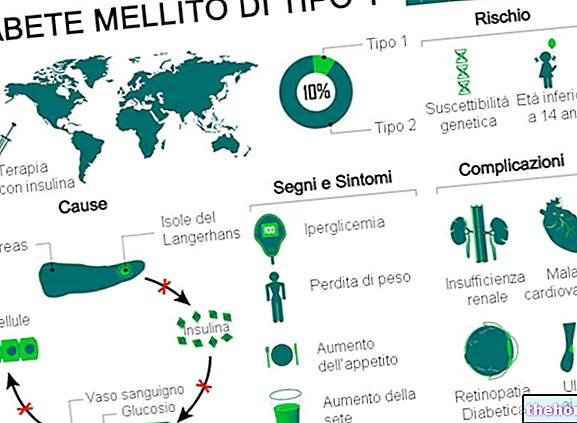
Type 1 diabetes mellitus is een stofwisselingsziekte die wordt veroorzaakt door een gebrek (of ernstige insufficiëntie) van insuline, een hormoon dat door de alvleesklier wordt geproduceerd.
De klassieke symptomen hebben voornamelijk betrekking op meer plassen, dorst en eetlust, en gewichtsverlies.

De onderliggende oorzaken van deze auto-immuunreactie zijn slecht begrepen; er wordt aangenomen dat ze van een genetisch type kunnen zijn of van endogene of exogene stress.
De belangrijkste test die het mogelijk maakt om type 1 diabetes mellitus te diagnosticeren en om het te onderscheiden van type 2 diabetes, is gebaseerd op het zoeken naar de auto-antilichamen die betrokken zijn bij de auto-immuunreactie.
Om te leven, vereist diabetes type 1 de toediening van exogene insuline, dat wil zeggen een synthetische vorm van het hormoon, vergelijkbaar met de natuurlijke. Deze therapie moet voor onbepaalde tijd worden gevolgd en brengt in het algemeen de normale dagelijkse activiteiten niet in gevaar. Alle type 1 diabetici zijn opgeleid en getraind in zelfmanagement van medicamenteuze insulinetherapie.
Onbehandeld, type 1 diabetes mellitus veroorzaakt verschillende ernstige complicaties, zowel acuut als chronisch. Andere complicaties van diabetes mellitus type 1 zijn neveneffecten en zijn voornamelijk gebaseerd op hypoglykemie veroorzaakt door de toediening van een te hoge dosis insuline.
Type 1 diabetes mellitus is verantwoordelijk voor 5-10% van de totale diabetesgevallen wereldwijd.
Pancreas en diabetes mellitus type 1
Korte anatomo-functionele terugroepactie
De alvleesklier is een klierorgaan dat ingrijpt door het spijsverteringsstelsel en het endocriene systeem van gewervelde dieren te ondersteunen.
Bij mensen wordt het gevonden in de buikholte, achter de maag.
Het is een endocriene klier die verschillende belangrijke hormonen produceert, waaronder insuline, glucagon, somatostatine en pancreaspolypeptide.
Het speelt ook een exocriene rol, omdat het een spijsverteringssap afscheidt dat specifieke enzymen bevat voor de vertering van koolhydraten, eiwitten en lipiden in de chymus.
Bij type 1 diabetes mellitus wordt alleen de endocriene functie van insuline aangetast.
Pathofysiologie
Type 1 (ook bekend als T1D) is een vorm van diabetes mellitus die wordt veroorzaakt door de auto-immuunlaesie van de bètacellen van de pancreas. Eenmaal beschadigd, produceren deze cellen geen insuline meer, ongeacht de risicofactoren en de oorzakelijke entiteiten.
In het verleden werd diabetes mellitus type 1 ook wel insulineafhankelijke of jeugddiabetes genoemd, maar tegenwoordig worden deze definities als fundamenteel onjuist of onvolledig beschouwd.
De individuele oorzaken van diabetes mellitus type 1 kunnen verband houden met verschillende pathofysiologische processen die op hun beurt de bètacellen van de pancreas vernietigen. Het proces verloopt via deze stappen:
- Werving van autoreactieve CD4-helper-T-cellen en cytotoxische CD8-T-cellen
- Werving van auto-antilichamen B
- Activering van het aangeboren immuunsysteem.

Oorzaken
De oorzaken van type 1 diabetes mellitus zijn onbekend.
Er zijn verschillende verklarende theorieën naar voren gebracht en de oorzaken kunnen een of meer zijn van de volgende die we gaan opsommen:
- Genetische aanleg
- Aanwezigheid van een diabetogene activator (immuunfactor)
- Blootstelling aan een antigeen (bijvoorbeeld een virus).
Genetica en erfelijkheid
Type 1 diabetes mellitus is een ziekte waarbij meer dan 50 genen betrokken zijn.
Afhankelijk van het locus of de combinatie van loci kan de ziekte dominant, recessief of intermediair zijn.
Het sterkste gen is IDDM1 en wordt gevonden op chromosoom 6, meer bepaald in het 6p21-kleuringsgebied (MHC-klasse II). Sommige varianten van dit gen verhogen het risico op verminderde histocompatibiliteitskenmerken van type 1. Deze omvatten: DRB1 0401, DRB1 0402, DRB1 0405, DQA 0301, DQB1 0302 en DQB1 0201, die vaker voorkomen bij Europese en Noord-Amerikaanse populaties. Opmerkelijk is dat sommigen een beschermende rol lijken te spelen.
Het risico van een kind om diabetes mellitus type 1 te ontwikkelen is:
- 10% als de vader wordt getroffen
- 10% als de broer is getroffen
- 4% als de moeder getroffen is en 25 jaar of jonger was op het moment van bevalling
- 1% als de moeder getroffen is en ouder was dan 25 op het moment van bevalling.
Omgevingsfactoren
Omgevingsfactoren beïnvloeden de expressie van type 1 diabetes mellitus.
Voor monozygote tweelingen (die dezelfde genetische erfenis hebben), wanneer een van de twee door de ziekte wordt aangetast, heeft de ander slechts 30-50% kans om het te manifesteren.Dit betekent dat in 50-70% van de gevallen de ziekte aanvalt slechts één van de twee identieke tweelingen. De zogenaamde concordantie-index is minder dan 50%, wat wijst op een ZEER belangrijke "milieu-invloed.
Andere omgevingsfactoren hebben betrekking op de woonwijk. Bepaalde Europese gebieden, waar blanke populaties wonen, hebben een 10 keer hoger risico op het ontstaan dan vele andere. Bij een verhuizing blijkt het gevaar toe of af te nemen op basis van het land van bestemming.
De rol van virussen
Een theorie over de oorzaken van het ontstaan van diabetes mellitus type 1. is gebaseerd op de inmenging van een virus.Dit zou het immuunsysteem activeren dat, om nog steeds mysterieuze redenen, uiteindelijk ook de bètacellen van de pancreas aanvalt.
De virale familie Coxsackie, waartoe het rubellavirus behoort, lijkt betrokken te zijn bij dit mechanisme, maar het bewijs is nog niet voldoende om het te bewijzen. In feite treft deze gevoeligheid niet de hele bevolking en slechts enkele individuen die door rubella worden getroffen, ontwikkelen diabetes mellitus type 1.
Dit suggereerde een zekere genetische kwetsbaarheid en, niet verrassend, werd de erfelijke neiging van bepaalde HLA-genotypen geïdentificeerd. Hun correlatie en auto-immuunmechanisme blijven echter verkeerd begrepen.
Chemicaliën en medicijnen
Sommige chemicaliën en bepaalde medicijnen vernietigen selectief pancreascellen.
De pyrinuron, een in 1976 vrijgegeven rodenticide, vernietigt selectief bètacellen van de pancreas die diabetes mellitus type 1 veroorzaken. Dit product werd eind jaren 70 van de meeste markten gehaald, maar niet overal.
Daar streptozotocine, een antibioticum en een middel tegen kanker dat wordt gebruikt bij chemotherapie voor alvleesklierkanker, doodt de bètacellen van het orgaan door het de endocriene capaciteit voor insuline te ontnemen.
Symptomen
Klassieke symptomen van type 1 diabetes mellitus zijn onder meer:
- Polyurie: overmatig urineren
- Polydipsie: verhoogde dorst
- Xerostomie: droge mond
- Polyfagie: verhoogde eetlust
- Chronische vermoeidheid
- Onterecht gewichtsverlies.
Acute complicaties
Veel diabetes type 1 wordt gediagnosticeerd bij het begin van bepaalde complicaties die typisch zijn voor de ziekte, zoals:
- Diabetische ketoacidose
- Niet-ketotisch hyperosmolair-hyperglycemisch coma.
Diabetische ketoacidose: hoe ontstaat het?
De ketoacidose van type 1 diabetes mellitus treedt op als gevolg van de ophoping van ketonlichamen.
Dit zijn metabolische afvalstoffen die worden veroorzaakt door de consumptie van vetten en aminozuren voor energiedoeleinden. Deze omstandigheid manifesteert zich door het gebrek aan insuline en het daaruit voortvloeiende tekort aan glucose in de weefsels.
De tekenen en symptomen van diabetische ketoacidose zijn onder meer:
- Xeroderma: droge huid
- Hyperventilatie en tachypneu: diepe en snelle ademhaling
- Slaperigheid
- Buikpijn
- Hij kokhalsde.
Niet-ketotisch hyperosmolair-hyperglycemisch coma
Heel vaak veroorzaakt door een "infectie of door het nemen van medicijnen in aanwezigheid van type 1 diabetes mellitus, heeft het een mortaliteit tot 50%.
Het pathologische mechanisme biedt:
- Overmatige glycemische concentratie
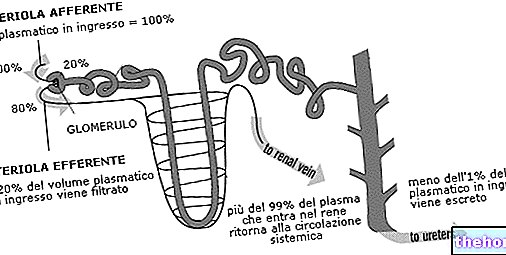
- Intense nierfiltratie voor glucose-uitscheiding
- Gebrek aan rehydratatie.
Het presenteert zich vaak met het verschijnen van focale of gegeneraliseerde aanvallen.
Chronische complicaties
De complicaties op lange termijn van type 1 diabetes mellitus zijn voornamelijk gerelateerd aan macro- en micro-angiopathieën (complicaties van de bloedvaten).
Complicaties van slecht behandelde diabetes mellitus type 1 kunnen zijn:
- Vasculaire aandoeningen van de macrocirculatie (macroangiopathieën): beroerte, myocardinfarct
- Vaatziekten van de microcirculatie (microangiopathieën): retinopathieën, nefropathieën en neuropathieën
- Anderen, al dan niet gerelateerd aan het bovenstaande: diabetisch nierfalen, gevoeligheid voor infecties, diabetische voetamputatie, staar, urineweginfecties, seksuele disfunctie etc.
- Klinische depressie: in 12% van de gevallen.
De pathologische basis van macroangiopathieën is die van atherosclerose.
Hart- en vaatziekten en neuropathie kunnen echter ook een auto-immuunbasis hebben. Voor dit type complicatie hebben vrouwen een 40% hoger risico op overlijden dan mannen.
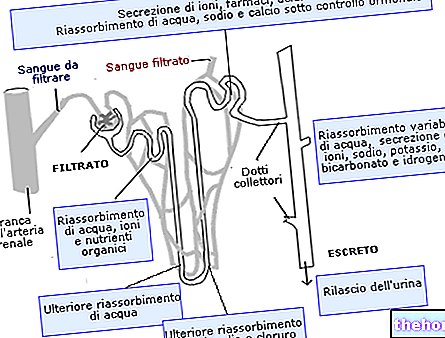
Infecties van de urinewegen
Mensen met type 1 diabetes mellitus vertonen een verhoogd aantal urineweginfecties.
De reden is blaasdisfunctie gerelateerd aan diabetische nefropathie. Dit kan een afname van de gevoeligheid veroorzaken, wat op zijn beurt leidt tot een toename van urineretentie (risicofactor voor infecties).
Seksuele disfunctie
Seksuele disfunctie is vaak het gevolg van fysieke factoren (zoals zenuwbeschadiging en/of slechte bloedsomloop) en psychologische factoren (zoals stress en/of depressie veroorzaakt door de eisen van de ziekte).
- Mannen: de meest voorkomende seksuele problemen bij mannen zijn erectie- en ejaculatieproblemen (retrograde complicatie).
- Vrouw: Statistische studies hebben aangetoond dat er een significante correlatie bestaat tussen diabetes mellitus type 1 en seksuele problemen bij vrouwen (hoewel het mechanisme onduidelijk is).De meest voorkomende disfuncties zijn verminderde gevoeligheid, droogheid, moeilijk / onvermogen om een orgasme te bereiken, pijn tijdens seks en verminderd libido.
Diagnose
Type 1 diabetes mellitus wordt gekenmerkt door terugkerende en aanhoudende hyperglykemie, die kan worden gediagnosticeerd met een of meer van de volgende vereisten:
- Nuchtere bloedglucose gelijk aan of groter dan 126 mg / dL (7,0 mmol / L)
- Bloedglucose gelijk aan of groter dan 200 mg / dl (11,1 mmol / L), 2 uur na orale toediening van een orale lading gelijk aan 75 g glucose (glucosetolerantietest)
- Hyperglykemie Symptomen en diagnostische bevestiging (200 mg / dL of 11,1 mmol / L)
- Geglyceerd hemoglobine (type A1c) gelijk aan of groter dan 48 mmol/mol.
NB. Deze criteria worden aanbevolen door de Wereldgezondheidsorganisatie (WHO).
Debuut
Ongeveer ¼ van de mensen met diabetes mellitus type 1 begint met diabetische ketoacidose. Dit wordt gedefinieerd als een "metabole acidose veroorzaakt door" de toename van ketonlichamen in het bloed; deze toename wordt op zijn beurt veroorzaakt door het exclusieve energieverbruik van vetzuren en aminozuren.
Meer zelden kan diabetes mellitus type 1 beginnen met hypoglykemische collaps (of coma). Dit komt door de overmatige productie van insuline in de paar ogenblikken voor de definitieve onderbreking.Dit is een nogal gevaarlijke omstandigheid.
Differentiële diagnose
Diagnose van andere soorten diabetes vindt plaats onder verschillende omstandigheden.
Bijvoorbeeld bij gewone screening, bij het willekeurig detecteren van hyperglykemie en bij het herkennen van secundaire symptomen (vermoeidheid en gezichtsstoornissen).
Type 2-diabetes wordt vaak laat geïdentificeerd door het begin van complicaties op de lange termijn, zoals: beroerte, myocardinfarct, neuroparieën, voetulcera of moeilijk genezende wonden, oogproblemen, schimmelinfecties en bevallingen die lijden aan macrosomie of hypoglykemie.
Een positief resultaat, bij afwezigheid van eenduidige hyperglykemie, moet in ieder geval worden bevestigd door de herhaling van een positief resultaat.
De differentiaaldiagnose tussen type 1 en type 2 diabetes mellitus, beide gekenmerkt door hyperglykemie, betreft voornamelijk de oorzaak van de metabole stoornis.
Terwijl er bij type 1 een significante afname van insuline is door de vernietiging van bètacellen in de pancreas, is er bij type 2 insulineresistentie (afwezig bij type 1).
Een andere factor die type 1 diabetes mellitus kenmerkt, is de aanwezigheid van antilichamen gericht op de vernietiging van bètacellen van de alvleesklier.
Auto-antilichaamdetectie
Het is aangetoond dat het verschijnen in het bloed van auto-antilichamen die verband houden met type 1 diabetes mellitus het begin van de ziekte zelfs vóór hyperglykemie kan voorspellen.
De belangrijkste auto-antilichamen zijn:
- Auto-antilichamen van eilandjes
- Insuline auto-antilichamen
- Auto-antilichamen gericht op de 65 kDa isovorm van glutaminezuurdecarboxylase (GAD),
- Tyrosine-fosfatase anti-IA-2 auto-antilichamen
- Zinktransporter 8 auto-antilichamen (ZnT8).
Per definitie kan de diagnose diabetes type 1 NIET worden gesteld vóór het begin van symptomen en klinische symptomen. Het verschijnen van auto-antilichamen kan echter nog steeds een aandoening van "latente auto-immuundiabetes" afbakenen.
Niet alle proefpersonen die één of enkele van deze auto-antilichamen vertonen, ontwikkelen diabetes mellitus type 1. Het risico neemt toe naarmate ze toenemen, bijvoorbeeld met drie of vier verschillende soorten antistoffen wordt een risiconiveau van 60- 100% bereikt.
Het tijdsinterval tussen het verschijnen van auto-antilichamen in het bloed en het begin van klinisch diagnosticeerbare diabetes mellitus type 1 kan enkele maanden zijn (zuigelingen en jonge kinderen); aan de andere kant kan het bij sommige individuen meerdere jaren duren.
Alleen de test van auto-antilichamen tegen eilandcellen vereist conventionele immunofluorescentiedetectie, terwijl de andere worden gemeten met specifieke radiobindingstesten.
Preventie en therapie
Type 1 diabetes mellitus is momenteel niet te voorkomen.
Sommige onderzoekers beweren dat het kan worden vermeden als het goed wordt behandeld in de latente auto-immuunfase, voordat het immuunsysteem wordt geactiveerd tegen bètacellen van de pancreas.
Immunosuppressieve medicijnen
Het lijkt erop dat de ciclosporine A, een immunosuppressivum, kan de vernietiging van bètacellen blokkeren. De niertoxiciteit en andere bijwerkingen maken het echter zeer ongeschikt voor langdurig gebruik.
Anti-CD3-antilichamen, waaronder de teplizumab en de "otelixizumab, lijken de insulineproductie te behouden. Het mechanisme van dit effect is waarschijnlijk toe te schrijven aan het behoud van regulerende T-cellen. Deze mediatoren onderdrukken de activering van het immuunsysteem, handhaven de homeostase en de tolerantie van eigen antigenen. De duur van deze effecten is nog onbekend
De anti-CD20-antilichamen van de rituximab ze remmen B-cellen, maar de langetermijneffecten zijn onbekend.
Eetpatroon
Sommige onderzoeken hebben gesuggereerd dat borstvoeding het risico op het ontwikkelen van diabetes mellitus type 1 vermindert.
Inname van vitamine D van 2000 IE in het eerste levensjaar is preventief gebleken, maar het oorzakelijk verband tussen de voedingsstof en de ziekte is onduidelijk.
Kinderen met antistoffen tegen bètaceleiwitten laten bij behandeling met vitamine B3 (PP of niacine) een drastische vermindering van de incidentie zien gedurende de eerste zeven levensjaren.
Stress en depressie
De psychologische stress die verband houdt met de levensstijl van diabetes type 1 is van aanzienlijke omvang; het is niet verrassend dat de complicaties van deze pathologie ook depressieve symptomen en ernstige depressie omvatten.
Om dit te voorkomen zijn er preventieve maatregelen zoals: bewegen, hobby's en deelname aan goede doelen.
Insuline
In tegenstelling tot diabetes mellitus type 2 zijn voeding en lichaamsbeweging geen remedie.
Voor endocriene insufficiëntie worden type 1 diabetici gedwongen om insuline subcutaan of door middel van pompen te injecteren.
Tegenwoordig is insuline synthetisch van aard; in het verleden werden hormonen van dierlijke oorsprong (runderen, paarden, vissen enz.) gebruikt.
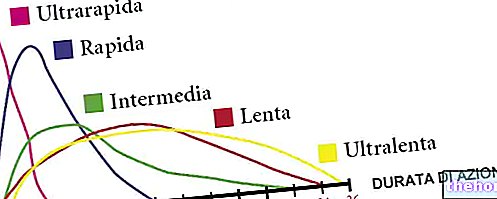
Er zijn vier hoofdtypen insuline:
- Snelwerkend: het "effect treedt in in 15" minuten, met een piek tussen 30 en 90".
- Kortwerkend: het "effect treedt in in 30" minuten, met een piek tussen 2 en 4 uur.
- Tussentijdse werking: het effect treedt op in 1-2 uur, met een piek tussen 4 en 10 uur.
- Langwerkend: eenmaal per dag toegediend, heeft het een effect dat binnen 1-2 uur optreedt, met een "langdurige werking die alle 24 aanhoudt.
AANDACHT! Een teveel aan insuline kan hypoglykemie veroorzaken (
Dieetmanagement en bloedglucosedetectie zijn twee zeer belangrijke factoren die dienen om overmaat en defect van exogene insuline te voorkomen.
Wat betreft het dieet is een van de hoekstenen het tellen van koolhydraten; voor wat betreft de glykemische schatting is het echter voldoende om een elektronisch apparaat (glucometer) te gebruiken.
Zie ook: Type 1 diabetes mellitus dieet.
Het doel van dieet / hormonaal management is om de glykemie op korte termijn rond de 80-140 mg / dl te houden en de geglyceerde hemoglobine onder de 7%, om complicaties op de lange termijn te voorkomen.
Voor meer informatie: Geneesmiddelen voor de behandeling van diabetes type 1 "
Pancreastransplantatie
Bij type 1 diabetes mellitus, vooral in gevallen waar insulinetherapie moeilijker is, is het ook mogelijk om bètacellen in de pancreas te transplanteren.
De moeilijkheden houden verband met het werven van compatibele donoren en de bijwerkingen bij het gebruik van anti-afstotingsmedicijnen.
Het slagingspercentage in de eerste 3 jaar (gedefinieerd als insulineonafhankelijkheid) wordt geschat op ongeveer 44%.
Epidemiologie
Type 1-diabetes is goed voor 5-10% van alle diabetesgevallen, of 11-22.000.000 wereldwijd.
In 2006 trof type 1 diabetes mellitus 440.000 kinderen onder de 14 jaar en was de primaire oorzaak van diabetes bij kinderen onder de 10 jaar.
De diagnose diabetes mellitus type 1 neemt elk jaar met ongeveer 3% toe.
De tarieven variëren sterk van land tot land:
- In Finland 57 gevallen per 100.000 per jaar
- In Noord-Europa en de Verenigde Staten, 8-17 gevallen per 100.000 per jaar
- In Japan en China 1-3 gevallen per 100.000 per jaar.
Aziatische Amerikanen, Latijns-Amerikanen en Latijns-Amerikaanse Amerikanen van kleur hebben meer kans om type 1 diabetes mellitus te krijgen dan niet-Spaanse blanken.
Onderzoek
Onderzoek naar diabetes type 1 wordt gefinancierd door overheden, de industrie (bijv. farmaceutische bedrijven) en liefdadigheidsinstellingen.
Momenteel gaat het experiment in twee verschillende richtingen:
- Pluripotente stamcellen: dit zijn cellen die kunnen worden gebruikt om aanvullende specifieke bètacellen te genereren. In 2014 gaf een experiment op muizen een positief resultaat, maar voordat deze technieken bij mensen kunnen worden toegepast, is meer onderzoek nodig.
- Vaccin: Vaccins om type 1 diabetes te behandelen of te voorkomen zijn ontworpen om immuuntolerantie op pancreas-bètacellen en insuline te induceren. Na enkele mislukte resultaten is er momenteel geen werkend vaccin. Nieuwe protocollen zijn gestart sinds 2014.