Prostaatkanker is een van de meest voorkomende kankers bij de mannelijke bevolking, maar gelukkig zeker niet de meest ernstige. Aan de basis van deze ziekte is er een wijziging van sommige prostaatcellen, waardoor het idee vaak als gek wordt afgeschilderd; deze cellen ondergaan in feite een mutatie waardoor ze in staat zijn te prolifereren, dat wil zeggen te repliceren, in een abnormale buitensporig en ongecontroleerd Na verloop van tijd vormt de opeenhoping van deze gestoorde cellen een massa en in sommige gevallen kan de kanker zich uitbreiden naar andere organen. Prostaatkanker kan afkomstig zijn van een van de verschillende celtypen waaruit de weefsels bestaan. Juist om deze reden verschillen verschillende vormen van prostaatkanker. Sommige, de meeste om de waarheid te zeggen, worden gekenmerkt door een zeer langzame groei, blijven opgesloten in de klier en veroorzaken soms zelfs geen stoornissen en klinische manifestaties voor het leven. Andere vormen zijn agressiever, hebben een zeer snelle progressie en dringen snel de weefsels rond de prostaat binnen, zoals de zaadblaasjes of het rectum. Zieke cellen kunnen zich ook verspreiden naar andere delen van het lichaam, via het bloed en het lymfestelsel, waardoor zogenaamde metastasen ontstaan. Dit laatste gedrag is typerend voor kwaadaardige tumoren, ook wel kankertumoren of kankers genoemd; in de meeste gevallen worden kwaadaardige tumoren van de prostaat vertegenwoordigd door prostaatadenocarcinoom.
Zoals bij veel soorten kanker, zijn de oorzaken van prostaatkanker nog niet volledig begrepen. Er zijn echter enkele risicofactoren geïdentificeerd die de kans op optreden vergroten. Onder deze factoren zijn leeftijd en bekendheid zeker inbegrepen. In epidemiologisch opzicht treft prostaatkanker vooral mannen boven de 50 jaar. Het is niet verrassend dat het vanaf de leeftijd van 45 jaar de meest voorkomende kanker bij mannen is. De incidentie van de ziekte neemt ook progressief toe met de leeftijd. Met betrekking tot de aanleg van de familie is gevonden dat mannen met een naast familielid die aan prostaatkanker lijden een verhoogd risico hebben om de ziekte te ontwikkelen. Een andere risicofactor is het behoren tot de Afro-Amerikaanse etnische groep: in deze populatie is de incidentie van prostaatkanker hoger dan bij blanken. Bovendien lijken sommige aandoeningen het risico op ziek worden te vergroten. Deze aandoeningen omvatten terugkerende ontsteking van de prostaat (chronische prostaat genoemd), maar ook hoge niveaus van mannelijke geslachtshormonen (vooral dihydrotestosteron), blootstelling aan milieuverontreinigende stoffen, roken, zwaarlijvigheid en een onevenwichtig dieet, dat wil zeggen rijk aan verzadigde vetten en suikers, en arm aan vezels, groenten en fruit. Kruisbloemigen zoals kool en broccoli, soja en andere peulvruchten, evenals het lycopeen in tomaten en geelrood voedsel, zouden in plaats daarvan het risico op prostaatkanker kunnen verminderen.
Wat betreft de symptomen, prostaatkanker komt op een zeer variabele manier voor. Vaak veroorzaakt de tumor jarenlang geen symptomen en wordt hij willekeurig ontdekt tijdens een urologisch bezoek. Helaas helpt dit niet om de ziekte te bestrijden, want wanneer de symptomen zich voordoen en de patiënt ertoe aanzetten een controle te ondergaan, is de tumor vaak al in een vergevorderd stadium. Om deze reden heeft screening op prostaatkanker inmiddels een zeker belang gekregen. Na 40/50 jaar, in relatie tot individuele risicofactoren, wordt gescreend op de dosering van het Prostaat Specifiek Antigeen in het bloed, geassocieerd met rectale exploratie van de prostaat. Naast de asymptomatische gevallen zijn er ook gevallen waarin prostaatkanker symptomen geeft die vergelijkbaar zijn met andere prostaatproblemen, zoals goedaardige prostaathypertrofie of prostatitis. Dit is de reden waarom het altijd raadzaam is om medische onderzoeken te ondergaan, zelfs bij slechts enkele van deze symptomen. Dit stelt de arts in staat om een juiste diagnose te stellen en de meest geschikte behandeling voor de zaak te ondernemen. Over het algemeen geldt: hoe eerder men ingrijpt, hoe groter de kans op herstel. Terugkomend op de symptomen, vanwege de bijzondere anatomische locatie van de prostaat, die een kanaal van de urethra omringt, hebben aandoeningen van de klier in veel gevallen ook een invloed op de urinefunctie. Prostaatkanker kan daarom ook het begin van urinewegsymptomen bepalen. voornamelijk vanwege de toename van de neoplastische massa.De mogelijke symptomen van prostaatkanker zijn daarom: vaker urineren zowel overdag als 's nachts, brandend maagzuur, pijn en moeite met urineren, zwakte van de urinestroom en occasionele aanwezigheid van bloed in de urine of het sperma Deze symptomen kunnen gepaard gaan met rug-, heup- of bekkenpijn, moeilijk een erectie krijgen, pijnlijke ejaculatie, vermoeidheid, verlies van eetlust en algemene malaise.
Helaas wordt soms prostaatkanker gevonden in een vergevorderd stadium of met regionale of verre metastasen die nu duidelijk zijn. In deze gevallen verwijzen de symptomen naar de organen die betrokken zijn bij de verspreiding van de ziekte. In het bijzonder heeft prostaatkanker de neiging om voornamelijk uit te zaaien naar de lymfeklieren van het bekken en naar de botten van de wervelkolom, het bekken, de ribben en het dijbeen. Botpijn kan daarom een symptoom zijn van gevorderde prostaatkanker. Als de metastase het ruggenmerg samendrukt, kan dit ook zwakte of gevoelloosheid in de onderste ledematen, urine- en fecale incontinentie veroorzaken.
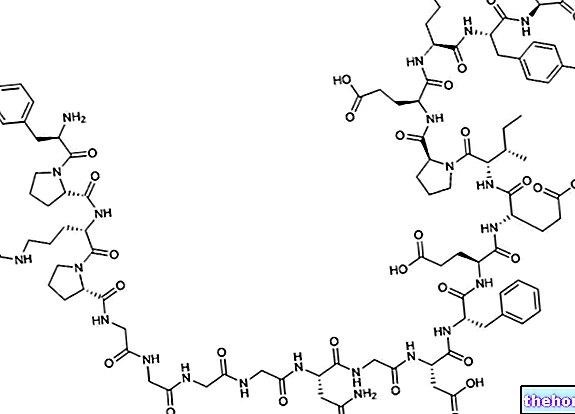
Wat de diagnose betreft, ontstaat het vermoeden van een tumor in de eerste plaats in de aanwezigheid van anomalieën bij rectale exploratie; bijvoorbeeld wanneer de arts de aanwezigheid van een zwelling of een voelbare knobbel detecteert. Zelfs de geleidelijke toename of persistentie van hoge PSA-waarden in het bloed rechtvaardigt het uitvoeren van verder onderzoek.Alleen door de resultaten van de PSA te combineren met die van de rectale verkenning, kan de ziekte vanaf de beginfase worden geïdentificeerd. Om echter een bepaalde en definitieve diagnose te krijgen, moet er nader onderzoek worden gedaan. Hiervan maakt de transrectale prostaatechografie het mogelijk om de grootte van de klier en andere morfologische kenmerken te evalueren. Het is echter met de prostaatbiopsie dat de uroloog uiteindelijk tot de diagnose kanker komt.Dit onderzoek maakt het mogelijk om monsters van prostaatweefsel te verkrijgen, die onder een microscoop kunnen worden onderzocht om de aanwezigheid van kankercellen in de klier te bevestigen. bijdrage aan het plannen van de meest geschikte behandeling voor de patiënt. Andere onderzoeken, zoals computertomografie (CT), magnetische resonantiebeeldvorming (MRI) en botscintigrafie, maken het mogelijk om de lokale of verre verspreiding van de ziekte te evalueren.
De behandeling van prostaatkanker omvat verschillende mogelijke benaderingen. De keuze hangt af van de kenmerken van de tumor, de leeftijd van de patiënt en zijn algemene gezondheidstoestand. Als de tumor zich bijvoorbeeld in een zeer vroeg stadium bevindt, zeer langzaam groeit en geen symptomen veroorzaakt, kan de patiënt besluiten de behandeling uit te stellen. In deze gevallen omvat observatie in afwezigheid van behandeling regelmatige medische controles om eventuele veranderingen in de klier te controleren en in te grijpen met therapie zodra dit nodig is. De meest gebruikelijke behandeling voor kanker die nog steeds in de prostaat is gelokaliseerd, is een operatie. Deze operatie bestaat uit de volledige verwijdering van de prostaat en sommige omliggende weefsels, door middel van een procedure die radicale prostatectomie wordt genoemd. Het doel van een operatie is om dit te doen. om de ziekte te elimineren terwijl de urine-continentie en de seksuele functie zoveel mogelijk behouden blijven. Radiotherapie daarentegen omvat het gebruik van straling om kankercellen te doden. Deze behandeling is een geldig alternatief voor de behandeling van gelokaliseerde prostaatkanker en om de progressie van gemetastaseerde kanker te vertragen kanker. Onder de verschillende therapeutische opties zijn chemotherapie, hormoontherapie, gerichte ultrageluid met hoge intensiteit (HIFU), cryochirurgie of de combinatie van deze technieken. De geschiktheid en het succes van de verschillende behandelingen hangen af van een aantal kenmerken van de ziekte, waaronder ind ijs van agressie, lokale invasiviteit en stadium van de tumor. Na de behandeling moet de patiënt worden gecontroleerd met periodieke controles die eventuele recidieven van de ziekte kunnen identificeren.


















.jpg)