Koortsstuipen: definitie
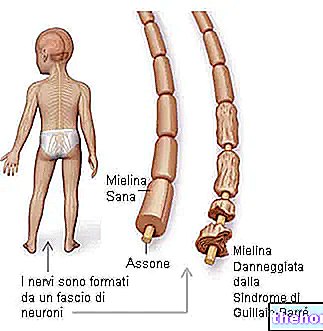
Meer dan een enkele klinische entiteit, vormen koortsstuipen een syndromale variant die verschillende soorten eenvoudige en/of epileptische aanvallen groepeert. Hoewel de kans dat een kind met koortsstuipen epilepsie krijgt vrij klein is, is het advies van de arts en eventueel ziekenhuisopname altijd essentieel.
Dankzij de verbetering van diagnostische en therapeutische technieken moeten koortsstuipen tegenwoordig worden beschouwd als een goedaardige vorm, die goed te onderscheiden is van epilepsie. Er dient nogmaals op te worden gewezen dat de gevolgen van een enkele episode van koortsstuipen (of zelfs van meerdere aanvallen die in de tijd zijn gespreid) schaars zijn, bijna nihil. In feite verhogen, bij afwezigheid van CZS-veranderingen, eenvoudige koortsstuipen het risico op overlijden, hersenbeschadiging of mentale retardatie niet.
In dit artikel worden koortsstuipen geanalyseerd in termen van symptomen, diagnose en therapie. Laten we eens kijken in meer detail.
Oorzaken
Het doelwit van koortsstuipen wordt vertegenwoordigd door gezonde kinderen tussen 6 maanden en 6 jaar, hoewel statistische onderzoeken ook jongere zuigelingen en oudere kinderen met dezelfde aandoening aantonen.
De overgrote meerderheid van koortsstuipen treedt op binnen 24 uur na het plotselinge begin van koorts (> 38-38,5 ° C). Ooraandoeningen (bijv. otitis), evenals elke pathologie van virale of bacteriële etiologie (bijv. rubella, zesde ziekte, griep, enz.) kunnen het kind blootstellen aan het risico van koortsstuipen.
Sommige sporadische gevallen van koortsstuipen zijn gemeld als gevolg van veel ernstiger pathologieën, zoals encefalitis of meningitis: in dergelijke situaties kan de toestand van het kind binnen korte tijd degenereren, omdat we worden geconfronteerd met een betrokkenheid van de centrale zenuwstelsel.
- Onthoud echter dat vergelijkbare pathologieën stuiptrekkingen kunnen veroorzaken, zelfs als er geen koorts is.
Er is een zekere correlatie aangetoond tussen sommige vaccinaties en het uitbreken van een koortsstuip. Sommige vaccins - zoals tetanus-difterie-pertussis- of mazelen-bof-rubellavaccins - lijken het kind bloot te stellen aan het risico van een koortsstuip. In dergelijke situaties zijn spastische crises nog steeds te wijten aan koorts (een typische bijwerking van vaccinatie bij pasgeborenen) en NIET aan het vaccin zelf.
De pathogenese van koortsstuipen is niet volledig begrepen: het lijkt er echter op dat leeftijd, omgevingsfactoren en genetische aanleg sterk verweven zijn.
Verdieping: genetische aanleg en koortsstuipen
Hoewel is vastgesteld dat bekendheid een grote rol speelt in de etiopathogenese van koortsstuipen bij kinderen, is de precieze wijze van overdracht nog niet aangetoond. Er zijn enkele hypothesen geformuleerd: het lijkt erop dat de aandoening kan worden overgedragen via een ingewikkeld autosomaal dominant, autosomaal recessief of polygeen mechanisme. Dankzij talrijke onderzoeken van koppeling, konden 4 genloci worden geïdentificeerd: FEB1, FEB2, FEB3 en FEB4. deze studies van koppeling ze maken het mogelijk om de precieze chromosomale positie te identificeren van een locus die verantwoordelijk is voor een bepaalde genetische ziekte: het is een nuttige benadering voor de bepaling en het in kaart brengen van sommige genen die verantwoordelijk zijn voor genetisch overdraagbare ziekten.
Risicofactoren
Er werd een zekere correlatie waargenomen tussen de incidentie van koortsstuipen en sommige risicofactoren. De meest kwetsbare onderwerpen vanuit dit oogpunt zijn:
- te vroeg geboren baby's
- kinderen met HSV-6 (Herpes-virus type 6) infecties
- kinderen getroffen door virale infecties in het algemeen
- kinderen met familieleden met een voorgeschiedenis van koortsstuipen
Het is duidelijk dat CZS-stoornissen de patiënt ook vatbaar maken voor koortsstuipen.
Naast deze hierboven genoemde risicofactoren zijn er nog andere predisponerende elementen geïdentificeerd de herhaling van koortsstuipen. Sommige pediatrische patiënten hebben de neiging om na de eerste aanval andere koortsstuipen te ontwikkelen; de herhaling van dergelijke episodes wordt bevorderd door enkele risicofactoren:
- De eerste aanval vond plaats binnen 6-12 maanden na het leven van de baby. In dit geval is het zeer waarschijnlijk dat de kleine patiënt binnen een jaar na het begin nieuwe aanvallen zal krijgen
- De eerste episode van koortsstuipen wordt veroorzaakt door relatief lage koorts (<38°C)
- De duur van de eerste aanval duurt meer dan 15 minuten
- Genetische aanleg
- Gelijktijdige kritieke gebeurtenissen tijdens de eerste aanval
Veel voorkomende symptomen
De symptomen die koortsstuipen onderscheiden, variëren afhankelijk van de ernst van de ziekte. Bij de meeste getroffen kinderen begint de koortsstuip met het "rollen" van de ogen en verstijving van de ledematen.Vervolgens verliest het kind het bewustzijn en trekt het, onwillekeurig, herhaaldelijk de spieren van de onderste en bovenste ledematen samen en ontspant het. Verlies van controle over de anale sluitspier en de sluitspier van de blaas is niet ongewoon tijdens deze fase. Koortsstuipen, die ademhalingsmoeilijkheden veroorzaken, kunnen een cyanotische toestand bij de baby veroorzaken.
Wanneer de koortsstuip langer dan 10-15 minuten duurt, kan het kind ook last krijgen van ernstige ademhalingsproblemen, extreme slaperigheid, braken en een stijve nek.
Het optreden van meerdere episodes van koortsstuipen in de context van een enkele virale ziekte moet als een ernstig medisch noodgeval worden beschouwd.
onderzoeken
De diagnose koortsstuipen wordt als relatief eenvoudig beschouwd. Het onderzoek wordt uitgevoerd naar aanleiding van het verhaal van de kritieke episode (bijna nooit waargenomen door een arts!) en vervolgens bevestigd door neurologisch onderzoek.
Bij een gezond kind moet het neurologisch onderzoek mogelijk worden herhaald om de hypothese van een mogelijke - zij het onwaarschijnlijke - betrokkenheid van het centrale zenuwstelsel te ontkennen. Bij vermoede beschadiging van het CZS (bijv. ernstige infecties, meningitis, gelijktijdige neurologische aandoeningen) wordt een lumbaalpunctie (rachycentese) aanbevolen, altijd uit te voeren na een CT-scan of MRI.
De differentiële diagnose bij koortssyncope is belangrijk.
Specifieke laboratoriumtests zijn niet geïndiceerd voor diagnostische bevestiging.
Het encefalogram (bij de meesten bekend onder de afkorting EEG) van een kind dat lijdt aan een enkele episode van koortsstuipen is meestal normaal. Als de koorts nog niet is gezakt, wordt aangeraden de kleine patiënt NIET aan deze diagnostische test te onderwerpen: de verandering van de basale temperatuur zou de test kunnen veranderen.
Sommige auteurs zijn ervan overtuigd dat het EEG bij een gezond kind niet essentieel is voor de diagnose van een koortsstuip, aangezien het in de overgrote meerderheid van de gevallen (zo niet bijna alle) normaal is. Andere onderzoekers zijn daarentegen van mening dat het EEG - volgend op de koortsstuipende gebeurtenis - essentieel is voor verdere ontkenning van de mogelijke schade aan het CZS. We herinneren u eraan dat het EEG-onderzoek in staat is om op een vroege en vaak ondubbelzinnige manier specifieke of niet-specifieke interkritische anomalieën aan het licht te brengen.
therapieën
In de meeste gevallen zijn koortsstuipen een zelfbeperkende gebeurtenis: bij afwezigheid van reeds bestaande hersenbeschadiging is de prognose van koortsstuipen uitstekend, daarom is er geen specifieke behandeling vereist.
In tegenstelling tot wat vaak wordt gedacht, is het niet essentieel om de koorts onmiddellijk te verlagen om een koortscrisis te stoppen. Daarom wordt het ten zeerste afgeraden antipyretica via de mond toe te dienen tijdens de aanval: het kind zou het risico lopen te stikken. Om dezelfde reden wordt aanbevolen het kind niet in koud water onder te dompelen. De meeste koortsstuipen verdwijnen binnen een paar minuten, waardoor er geen hersenbeschadiging bij de baby achterblijft.
Het klinische beeld krijgt een serieuzere betekenis in het geval dat de aanval langer dan 15 minuten duurt: in dit geval is de koortsstuipen een volwaardige medische noodsituatie. In dergelijke omstandigheden zal de arts specifieke medicijnen rectaal of intraveneus toedienen om de aanval te stoppen. De meest gebruikelijke behandeling bestaat uit de rectale toediening van benzodiazepinen (bijv. diazepam): deze krachtige medicijnen onderbreken de convulsie, dus de crisis die aan de gang is.
Het is duidelijk dat na het behandelen van het belangrijkste symptoom (convulsie) het noodzakelijk is om door te gaan met de behandeling van de ziekte die het allemaal veroorzaakte.
Prognose
De KORTE TERMIJN prognose is voor terugkerende vormen van koortsstuipen.
Over het algemeen wordt na een eerste koortsstuip het risico op herhaling geschat op ongeveer 10%. Dit zojuist gerapporteerde cijfer wordt beïnvloed door de leeftijd waarop de crisis begint, de omvang van de koorts en de onderliggende ziekten. Het risico neemt toe tot 25-50% in combinatie met een of twee risicofactoren (bijv. genetisch gepredisponeerde personen, optreden van de eerste crisis vóór 6 maanden, enz.), tot 50-100% bij kinderen met meer dan drie risicofactoren.
De langetermijnprognose definieert het risico van degeneratie van de aanval tot epilepsie zelf.
Van wat wordt gerapporteerd in het wetenschappelijke tijdschrift BJM dagboek (Klinisch onderzoek ed.), blijkt dat de kans op het ontwikkelen van epilepsie toeneemt in combinatie met:
- complexe koortsstuipen
- neurologische afwijkingen
- familie aanleg
- manifestatie van de stuiptrekking minder dan een uur na het uitbreken van de koorts.
Bij afwezigheid van de bovengenoemde kenmerken loopt 2,4% van de kinderen met een voorgeschiedenis van koortsstuipen nog steeds risico op epilepsie.
Toediening van fenobarbital en natriumvalproaat was volledig INEFFECTIEF voor: voorkomen de degeneratie van koortsstuipen in de context van epilepsie. We herinneren ons ook de bijwerkingen die verband houden met het overmatige gebruik van deze medicijnen, met name in verband met de cognitieve sfeer.
Preventie van terugval
De profylactische behandeling continu met anti-epileptica ter preventie van terugkerende koortsstuipen wordt sterk afgeraden.
De zogenaamde profylaxe"met tussenpozen"Recidiverende aanvallen met benzodiazepinen zijn in sommige specifieke gevallen mogelijk (bijv. op zeer vroege leeftijd, zeer frequente recidieven, reeds bestaande neurologische stoornissen, enz.). De meest gebruikte medicijnen voor dit doel zijn fenobarbital en natriumvalproaat.
De aanbevolen is in plaats daarvan: preventieve behandeling van hyperthermie: watersponsen, het tijdelijk aanbrengen van ijs op het hoofd en het toedienen van koortswerende middelen om de 4-6 uur (bij een basale temperatuur boven 37,5 °C) zijn bijzonder nuttige maatregelen om koorts onder controle te houden, vooral bij kinderen die vatbaar zijn voor koortsstuipen .
Meer artikelen over "Koortsstuipen: symptomen, diagnose, therapie"
- koortsstuipen
- stuiptrekkingen
- Convulsies: classificatie, diagnose en therapie
- Koortsstuipen: symptomen, diagnose, therapie